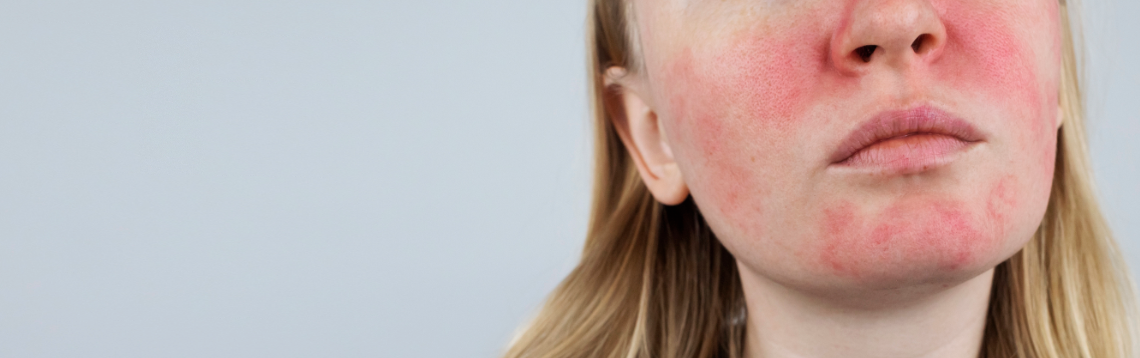
У маленьких детей признаки атопического дерматита обычно проявляются на лице, локтях или коленях. У детей старшего возраста и взрослых очаги воспаления чаще локализуются в подколенных областях, на внутренних поверхностях локтей, на боковых поверхностях шеи, на запястьях, лодыжках, кистях рук и лице.
Характерные симптомы заболевания:
- краснота,
- воспаление,
- зуд,
- сухость кожи.
Зуд бывает настолько сильным и нестерпимым, что вызывает бессонницу у пациента и членов его семьи1. Замкнутый круг «зуд-расчесывание» может приводить к появлению эрозий и присоединению вторичной инфекции.4,5
Обострение атопического дерматита происходит под влиянием различных провоцирующих факторов, таких как аллергены, раздражающие вещества, пищевые продукты, эмоциональный стресс и т.д.1-3
Врачи, которые ведут пациентов с атопическим дерматитом, должны регулярно оценивать их состояние во время терапии и проводить обучение. Это поможет сохранить приверженность лечению и улучшить клинические результаты.
Пациентам с АтД рекомендуется:
- Избегать распространенных раздражителей и аллергенов, например, пылевых клещей, дыма.
- Принимать душ с теплой водой не более 5 минут в день или через день.
- Часто и обильно применять увлажняющие и смягчающие средства.
- Отказаться от раздражающих тканей и одежды.
- Использовать мягкие моющие средства и гипоаллергенные стиральные порошки.6,7
Шаг 1: увлажнение и защита кожи
Первый шаг — регулярное увлажнение. Рекомендовано использовать эмоленты несколько раз в день. Они восстанавливают кожный барьер и предотвращают потерю влаги, уменьшая сухость и зуд.8,9
Эмоленты используют минимум 2 раза в день, а лучше — после каждого умывания или купания. Это очень важно для поддержания кожи в хорошем состоянии.9 Постоянный уход особенно необходим в отопительный сезон.
Шаг 2: комплексный подход к терапии
Второй шаг — терапия. Важно не упустить момент и своевременно начать лечение. При АтД проводится наружная лекарственная терапия, в рамках которой широко используются топические глюкокортикоиды и ингибиторы кальциневрина. Топические кортикостероиды (ТКС) чаще используются для купирования обострения коротким курсом.
Топические ингибиторы кальциневрина (ТИК) – это негормональные противовоспалительные препараты. В отличие от ТКС, они не способствуют развитию атрофии кожи, поэтому ТИК можно применять на чувствительных участках кожи (веки, складки кожи и т.д.), а также длительно.9-12
ТИК могут быть использованы во время поддерживающей терапии в период ремиссии, что позволяет обеспечить долговременный контроль АтД. Они уменьшают воспаление и снижают риск обострений. Их следует наносить сразу при появлении зуда и воспаления, далее – 2 раза в день на пораженные участки. Лечение необходимо продолжать даже после исчезновения симптомов для поддержания ремиссии. ¹ 9-12
Шаг 3: здоровый сон и образ жизни
Здоровый сон важен для восстановления кожи. Постарайтесь создать спокойную обстановку перед сном, избегайте перегрева. Также важно снизить уровень стресса, он может усиливать обострения.8 Стресс и усталость могут ослабить иммунную систему и ухудшить состояние кожи.13
Шаг 4: коррекция питания и ведение дневника
Важно исключить из рациона продукты, которые могут вызывать пищевую аллергию. Это позволит снизить частоту обострений.14 Если заметите ухудшение после определенных продуктов, проконсультируйтесь с аллергологом.
Ведение дневника триггеров поможет отследить изменения самочувствия и помочь врачу на приеме. В нем также можно фиксировать симптомы и список дел для лечения АтД.
- Федеральные Клинические Рекомендации, Атопический дерматит, 2024 г
- Gochnauer H, Valdes-Rodriguez R, Cardwell L, Anolik RB. The Psychosocial Impact of Atopic Dermatitis. Adv Exp Med Biol. 2017;1027:57-69. doi: 10.1007/978-3-319-64804-0_6.
- Zhao Z, Gao XH, Li W, Wang H, Liang Y, Tang J, Yao X, Zhao H, Luger T. Experts' Consensus on the Use of Pimecrolimus in Atopic Dermatitis in China: A TCS-Sparing Practical Approach. Dermatol Ther (Heidelb). 2022 Apr;12(4):933-947. doi: 10.1007/s13555-022-00696-z.
- Plotz SG, et al. Expert Opin Emerging Drugs 2010;15:249-67.
- Luger T, et al. Eur J Dermatol 2013;23:758-66.
- Staab D, et al. BMJ 2006;332:933-8.
- Ring J, et al. JEADV 2012;26:1045-60.
- Eichenfield L. F., Tom W. L., Chamlin S. L., и др. Guidelines of care for the management of atopic dermatitis: section 2. Management and treatment of atopic dermatitis with topical therapies // Journal of the American Academy of Dermatology. 2014. Т. 71, № 1. С. 116–132.
- Wollenberg A., Barbarot S., Bieber T., и др. European Task Force on Atopic Dermatitis/EADV Eczema Task Force position paper on diagnosis and treatment of atopic dermatitis // Journal of the European Academy of Dermatology and Venereology. 2018. Т. 32, № 5. С. 657–682.
- Queille-Roussel C, et al. Br J Dermatol 2001;144:507-13.
- Reitamo S, et al. J Invest Dermatol.1998;111:396-8.
- Ring J, et al. JEADV 2012;26:1045-60.
- 10.Arndt J., Smith N., Tausk F. Stress and atopic dermatitis // Current Allergy and Asthma Reports. 2008. Т. 8. С. 312–317. DOI: https://doi.org/10.1007/s11882-008-0050-6.
- 11. Singh AM, Fleischer DM, Spergel JM, et al. Atopic Dermatitis and Food Allergy: Best Practices and Knowledge Gaps. J Allergy Clin Immunol Pract. 2022 Mar;10(3):698-711.
RUS-NON-2025-00085_Статья Атопический дерматит от 19.09.2025